Hilfe bei Allergien und Heuschnupfen
Aktualisiert am 19.06.25
Die Nase läuft, die Augen jucken, das Atmen fällt schwer - Allergien sind für viele Menschen im Alltag eine echte Belastung. Dabei handelt es sich um eine Überreaktion des Immunsystems auf eigentlich harmlose Stoffe wie Pollen, Lebensmittel, Insektengifte, aber auch Unverträglichkeiten auf bestimmte Kosmetika, Medikamente oder Textilien. Im Rahmen einer Allergie ist das Immunsystem nicht in der Lage, gefährliche von ungefährlichen Substanzen zu unterscheiden. Es bildet Abwehrzellen gegen sogenannte Allergene. Mit der richtigen Behandlung lassen sich die auftretenden Symptome in der Regel gut in den Griff bekommen.
In diesem Ratgeber erhalten Sie Informationen zu folgenden Themen:
- Immer mehr Allergiker in Deutschland
- Ursachen & Risikofaktoren
- Unterschiedliche Reaktionstypen
- Symptome
- Testverfahren zur Diagnosestellung
- Behandlungsmöglichkeiten richten sich nach Allergie
Über 23 Millionen Allergiker in Deutschland
Allergien betreffen Millionen von Menschen in Deutschland. Mehr als 23 Millionen Personen sind laut Datenerhebungen aus den Jahren 2019 und 2020 von einer allergischen Erkrankung betroffen.1 Zu den häufigsten allergischen und atopischen Erkrankungen gehören Asthma bronchiale, Heuschnupfen, Neurodermitis, Urtikaria, Kontaktekzeme sowie Allergien auf Nahrungsmittel- und Insektengifte.2
Verschiedene Allergien können miteinander in Verbindung stehen
Oft bleibt Heuschnupfen jedoch nicht die einzige Allergie. Aufgrund einer überschießenden Immunabwehr können sogenannte Kreuzallergien hinzukommen. Dabei reagiert das Immunsystem ebenso auf andere Allergene, die ähnliche Eiweißstrukturen besitzen. So ist beispielsweise das Auftreten einer Nahrungsmittelallergie im Anschluss an Heuschnupfen keine Seltenheit. Auch Allergische Hautreaktionen wie Nesselsucht sind möglich. Bleibt die Allergie unbehandelt, besteht außerdem das Risiko, dass sie in Allergisches Asthma übergeht.
Ursachen & Risikofaktoren
Nahezu alle körperfremden Stoffe können Allergien auslösen. Die allergischen Reaktionen sind ebenso vielfältig wie die Allergien selbst. Sie können wenige Minuten, einige Stunden oder sogar erst Tage nach dem Kontakt mit dem Allergen auftreten. Während Pollen- oder Hausstauballergiker fast das ganze Jahr unter ihren Symptomen leiden, machen sich andere allergische Reaktionen - zum Beispiel beim Verzehr bestimmter exotischer Lebensmittel - nur einmalig bemerkbar. Während eine echte Allergie erst nach wiederholtem Kontakt mit dem Allergen entsteht, handelt es sich bei einer einmaligen Reaktion um eine Unverträglichkeit.
Bei Allergikern bekämpft das Immunsystem eigentlich harmlose Substanzen, weil es sie als Bedrohung erkannt hat - ähnlich wie bei Bakterien oder Viren. Dabei werden Abwehrzellen aktiviert, die die Ausschüttung von Histamin auslösen und damit die allergische Reaktion in Gang setzen.
Genaue Ursache ungeklärt, aber viele Faktoren, die Allergien begünstigen können
Warum einige Menschen allergische Reaktionen entwickeln, andere jedoch nicht, ist bisher nicht abschließend geklärt. Grundsätzlich jedoch kann jeder Mensch im Laufe seines Lebens eine Allergie entwickeln. Verschiedene Faktoren können das Risiko dafür erhöhen. Dazu zählen unter anderem:
Erbliche Vorbelastung
Grundsätzlich kann jeder Mensch eine Allergie entwickeln. Bei Personen, die erblich nicht vorbelastet sind, liegt das Risiko bei etwa 15 Prozent. Entsprechend höher fällt es aus, wenn Allergien bereits in der Familie liegen. Sind beide Elternteile Allergiker, liegt das Allergierisiko beim Kind bereits bei 50 Prozent.3
Heuschnupfen
Ohne Behandlung von Heuschnupfen, z.B. in Form einer Sensibilisierung, droht bei 30% der Wechsel in die unteren Atemwege und damit die Entwicklung asthmatischer Beschwerden.4
Ort, wo man aufwächst & übermäßige Hygiene
Bauernhofkinder sind geschützter. Auf dem Land leiden nur etwa halb so viele Kinder unter Heuschnupfen wie in der Stadt, was vermutlich darauf zurückzuführen ist, dass Kinder auf einem Bauernhof mit mehr Keimen in Kontakt kommen und daher einen besseren Immunschutz aufbauen können.5
Umgekehrt bedeuten weniger Keime ein höheres Allergierisiko. Dies kann zum Beispiel durch die übermäßige Anwendung von Desinfektions- und Reinigungsmitteln auftreten. Wir kommen weniger mit Keimen in Berührung und unserem Immunsystem fehlen die natürlichen Feinde. Vermutlich fängt es deshalb an, auf eigentlich harmlose Stoffe zu reagieren.
Luftverschmutzung
Feinstaub, Stickoxide oder Zigarettenrauch verstärken Allergien.
Rauchen
Erhöht das Asthmarisiko - insbesondere bei rauchenden Schwangeren oder im Umfeld kleiner Kinder. Rauchen werdende Mütter in der Schwangerschaft, ist das Risiko für Asthma im Erwachsenenalter um 60 % erhöht.6
Babys, wenn möglich stillen
Vor allem in den ersten beiden Lebensjahren ist der kindliche Organismus besonders empfindlich gegenüber äußeren Einflüssen. In dieser sensiblen Phase kann eine allergievorbeugende Ernährung das spätere Allergierisiko positiv beeinflussen – insbesondere im Hinblick auf Neurodermitis. Fachleute empfehlen daher das Stillen in den ersten Lebensmonaten. Zwar ist die wissenschaftliche Datenlage bislang nicht eindeutig, ob Muttermilch tatsächlich Allergien vorbeugt, doch gilt sie als wichtiger Bestandteil einer gesunden Entwicklung des Immunsystems.
Haustiere
Katzen, Meerschweinchen und Kaninchen sind Haustiere mit starke Allergenen durch ihre Haare und Hautschuppen. Personen, die allergisch auf diese Tierhaare reagieren, sollte sich diese Haustiere nicht anschaffen.
Ernährung
Verdickungsmittel, Konservierungsstoffe, ein hoher Fettkonsum oder Stress können die Entstehung von Allergien begünstigen.
Unzählige Allergieauslöser
Die häufigsten Allergien sind Heuschnupfen, die Hausstauballergie und Nahrungsmittelallergien. Die Liste möglicher Auslöser ist jedoch lang: Von Kosmetika, Cremes und Seifen über Textilien bis hin zur UV-Strahlung - fast jeder Stoff kann das Immunsystem zum Überreagieren bringen:
- Medikamente, vor allem Penicillin
- Latex
- Chemikalien
- Insektengift
- Tierhaare
- Schimmelpilzsporen
- bei Heuschnupfen die Pflanzenpollen, z.B. von Erle, Hasel, Birke
Unterschiedliche Auslöser bei Kindern und Erwachsenen
Das kindliche Immunsystem reagiert seltener auf Blütenpollen als das von Erwachsenen. Dafür sind bei Kindern Nahrungsmittelallergien ausgeprägter - oft in Form von Hautreaktionen, allergischem Schnupfen oder Nesselsucht. Die ersten Anzeichen machen sich meist schon im ersten Lebensjahr, spätestens im Kleinkindalter, bemerkbar.
- Kuhmilch
- Hühnereier
- Nüsse
- Fisch
- Weizenmehl
Bei Erwachsenen zeigt sich stattdessen eher eine Kreuzallergie auf folgende Lebensmittel:
- Gemüse wie z.B. Paprika, Tomate, Karotte
- Soja
- Sellerie
- Apfel
- Gewürze aller Art
Unterschiedliche Reaktionstypen
Allergische Reaktionen lassen sich in Art der Reaktion und der Allergieauslöser, sowie nach der Dauer bis zum Auftreten der Beschwerden, in vier verschiedene Reaktionstypen unterscheiden:
Typ 1 - Soforttyp (allergische Sofortreaktion)
Allergien vom Soforttyp sind die am weitesten verbreitete Form allergischer Reaktionen. Sie treten bereits wenige Minuten nach dem Kontakt mit dem Allergen auf. Typische Beispiele sind Heuschnupfen, Hausstaub- oder Tierhaarallergie sowie Insektengiftallergien. Der Körper setzt Histamin frei, was zu typischen Symptomen wie Niesen, Juckreiz, Atemnot oder Hautausschlag führt.
Typ 2 - Zytotoxischer Typ
Hier richtet sich das Immunsystem direkt gegen körpereigene Zellen, die durch Medikamente oder Infekte verändert wurden. Die Reaktion kann Stunden bis Tage nach dem Kontakt auftreten. Beispiele sind bestimmte Formen der Medikamentenallergie oder Blutgruppenunverträglichkeiten bei Bluttransfusionen oder Autoimmunerkrankungen.
Typ 3 - Immunkomplextyp
Im Körper bilden sich sogenannte Immunkomplexe aus Antikörpern und Allergenen, die sich in Geweben ablagern und Entzündungen auslösen. Symptome treten meist verzögert auf – nach mehreren Stunden. Typische Krankheitsbilder sind z.B. eine Vaskulitis (Gefäßentzündung) oder die allergische Alveolitis (auch „Farmerlunge“ genannt), die sich durch häufigen, intensiven Kontakt mit Schimmelpilzen entwickelt und durch eine Entzündung der Lungenbläschen entsteht.
Typ 4 - Spättyp (zellvermittelte Reaktion)
Diese allergische Reaktion wird nicht durch Antikörper, sondern durch bestimmte Immunzellen (T-Zellen) ausgelöst. Sie tritt frühestens 12 bis 72 Stunden nach dem Kontakt mit dem Allergen auf. Ein bekanntes Beispiel ist das allergische Kontaktekzem, etwa durch Nickel, Duftstoffe oder Konservierungsmittel.
Symptome
Allergischer Schnupfen, Hautreaktionen, Nesselsucht und allergisches Asthma zählen zu den häufigsten Anzeichen einer Allergie – doch die Bandbreite der Symptome ist deutlich größer. Auch eine Allergische Bindehautentzündung, Magen-Darm-Beschwerden (z.B. bei Nahrungsmittelallergien) oder allgemeines Unwohlsein können auf eine allergische Reaktion hinweisen. Besonders tückisch: Die Beschwerden können auch denen eines grippalen Infekts ähneln und so oft unerkannt bleiben.
Die Ausprägung und Dauer der Symptome variieren je nach Allergieform und Allergen. Die Beschwerden halten in der Regel so lange an, bis der Körper das Allergen wieder vollständig abgebaut hat.
Typische allergische Symptome sind:
- Atemwege: Niesen, verstopfte Nase, Fließschnupfen, Husten, Halsschmerzen, pfeifende Atmung, Atemnot
- Augen: Rötung, Juckreiz, Tränenfluss, Brennen, Lichtempfindlichkeit, allergische Bindehautentzündung
- Haut: Rötung, Juckreiz, Ausschlag, Quaddeln (Nesselsucht), Ekzeme
- Magen-Darm-Trakt: Übelkeit, Erbrechen, Bauchschmerzen, Durchfall
- Kreislauf: Schwindel, Herzrasen, Blutdruckabfall, in schweren Fällen anaphylaktischer Schock
- Allgemeinsymptome: Müdigkeit, Abgeschlagenheit, Konzentrationsstörungen, Schlafstörungen
Wichtig: Tritt ein anaphylaktischer Schock auf, handelt es sich um einen medizinischen Notfall, der eine sofortige Behandlung erfordert. Symptome sind z.B. Atemnot, ein Kreislaufzusammenbruch, Herzrasen oder Herzstolpern, Schweißausbrüche bis hin zu Bewusstlosigkeit. Verständigen Sie umgehend einen Notarzt.
Notfall-Set bei schweren Allergien
Wer stark allergisch auf bestimmte Auslöser reagiert – etwa auf Insektengift –, sollte stets ein Notfall-Set bei sich tragen, das vom Arzt verordnet werden kann. Damit lassen sich schwere allergische Reaktionen frühzeitig behandeln und ein allergischer Schock im besten Fall verhindern.
Da z.B. Insektengifte nur langsam vom Körper abgebaut werden, kann es zu verzögerten und heftigen Reaktionen kommen. Deshalb ist es wichtig, das Notfallset sofort beim ersten Anzeichen einer allergischen Reaktion einzusetzen - nicht erst bei schwerer Symptomatik.
Ein vollständiges Notfallset sollte enthalten:
- ein Antihistaminikum in flüssiger Form zur Linderung typischer allergischer Symptome (z.B. Juckreiz, Schwellung) wie Dimetindenmaleat (z.B. Fenistil Tropfen)
- ein Kortisonpräparat (Glucocorticoid) zur Abschwächung der Immunreaktion und Erweiterung der Atemwege in flüssiger Form wie Betamethason (z. B. Celestamine N 0,5 liquidum)
- einen Adrenalin-Autoinjektor (Adrenalin-Autoinjektor oder Epipen) zur Injektion in die Außenseite des Oberschenkels (in den Muskel) zur Kreislaufstabilisierung sowie Erhöhung von Blutdruck und Herzfrequenz bei schwerem Verlauf
Sprechen Sie mit Ihrem Arzt oder Ihrer Ärztin über den richtigen Umgang mit dem Notfallset – und lassen Sie sich ggf. in dessen Anwendung schulen. Auch Angehörige oder Betreuungspersonen sollten wissen, wie im Ernstfall zu reagieren ist.
Testverfahren zur Diagnosestellung
Bei einem Allergieverdacht kommen verschiedene Untersuchungsmethoden zum Einsatz, um die Ursache der Beschwerden zu identifizieren. Neben einer ausführlichen Anamnese durch den Arzt zählen insbesondere Hauttests zu den wichtigsten diagnostischen Verfahren.
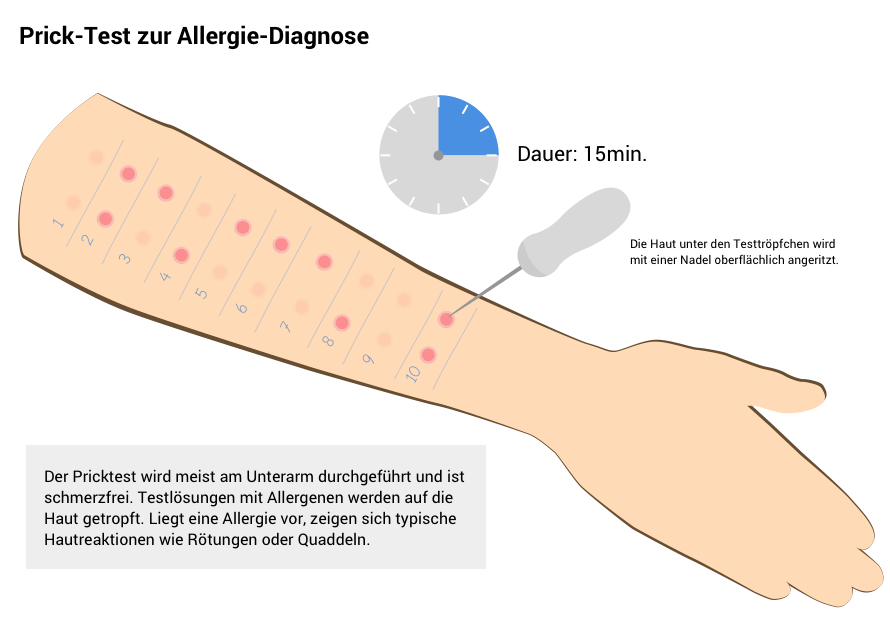
Prick-Test mit Testlösungen auf dem Unterarm
Der Prick-Test ist ein Standardverfahren zur Diagnose von Allergien gegen Pollen, Tierhaare, Hausstaubmilben oder Nahrungsmittel. Dabei werden verschiedene Testlösungen mit möglichen Allergenen auf die Innenseite des Unterarms aufgetragen. Anschließend wird die Haut unter den Tröpfchen leicht eingeritzt. Reagiert der Körper auf ein Allergen, zeigen sich nach etwa 15 bis 20 Minuten typische Hautreaktionen wie Rötungen oder Quaddeln. Das Verfahren ist nicht schmerzhaft.
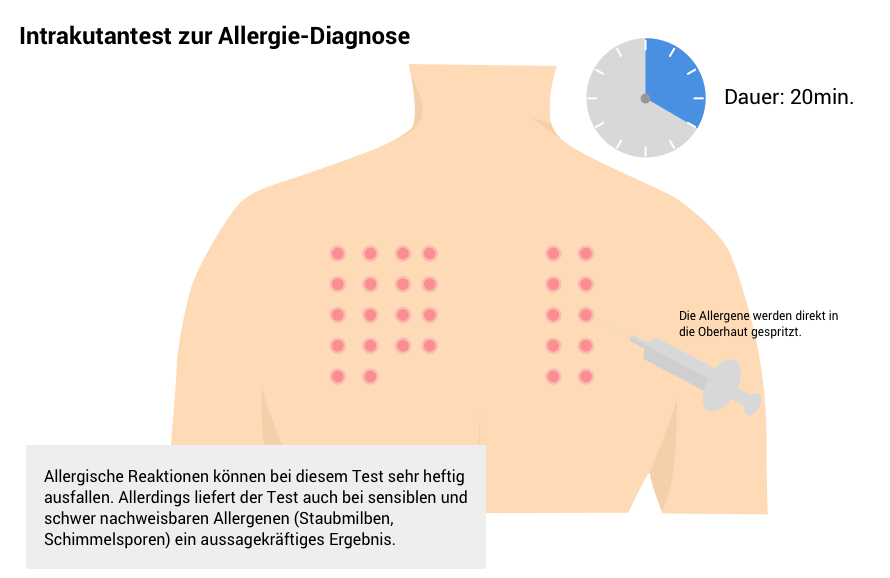
Intrakutantest mit Injektion der Testlösungen unter die Haut
Dieser Test ähnelt dem Prick-Test, ist jedoch empfindlicher. Die Testlösung wird mithilfe einer feinen Nadel direkt in die obere Hautschicht injiziert. Da die Reaktionen teils heftiger ausfallen können, wird der Intrakutantest meist dann eingesetzt, wenn andere Hauttests unklar bleiben - z.B. bei schwer erkennbaren Allergien gegen Pollen oder Insektengifte:
Reibtest
Bei Verdacht auf eine Tierhaarallergie kommt häufig der Reibtest zum Einsatz. Hierbei wird das mögliche Allergen – etwa Tierhaare – auf ein begrenztes Hautareal eingerieben. Bei einer allergischen Reaktion bilden sich in kurzer Zeit Quaddeln oder Rötungen.
Epikutantest
Bei diesem Hauttest für Kontaktallergien, werden mehrere Pflaster mit verschiedenen Allergenen für zwei bis drei Tage auf die Haut geklebt. Da Kontaktallergien zu den Überempfindlichkeitsreaktionen vom Spätreaktionstyp gehören, entwickeln sie sich entsprechend langsam, eine Reaktion ist erst nach 48 bis 72 Stunden zu erwarten.
Bluttest
Eine Blutuntersuchung kann die Diagnose ergänzen, vor allem wenn Hauttests nicht möglich sind (z.B. bei Hauterkrankungen). Im Labor wird untersucht, ob allergietypische IgE-Antikörper gegen bestimmte Allergene im Blut vorhanden sind. Allerdings reicht diese Methode allein meist nicht aus, um das auslösende Allergen eindeutig zu identifizieren.
Provokationstest
Der Provokationstest ist das zuverlässigste, aber auch aufwendigste Verfahren. Dabei wird das vermutete Allergen - z.B. auf die Nasenschleimhaut, die Bronchien oder in seltenen Fällen auch oral - verabreicht, um gezielt eine Reaktion auszulösen. Diese Methode wird nur unter ärztlicher Aufsicht durchgeführt und kommt vor allem bei unklarer Symptomlage oder zur Bestätigung eines Testergebnisses zum Einsatz. Auch sogenannte Suchdiäten bei Lebensmittelallergien zählen zu den Provokationstests.
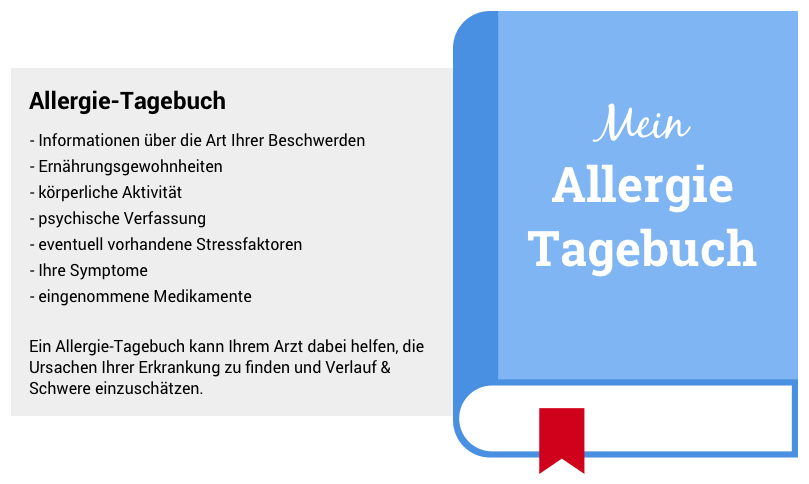
Allergie-Tagebuch als Hilfe für den Arzt bei der Diagnosestellung
Ein Allergie-Tagebuch kann bei der Diagnostik sehr hilfreich sein – insbesondere, wenn der auslösende Stoff noch nicht bekannt ist:
Hier notieren Betroffene über mehrere Wochen:
- Wann und unter welchen Umständen treten Symptome auf?
- Was wurde gegessen?
- Welche Beschwerden zeigten sich?
- Treten die Symptome in bestimmten Umgebungen auf?
- Besteht eine familiäre Vorbelastung?
Diese Angaben können dem Arzt entscheidende Hinweise liefern - besonders bei Allergien, für die es keine standardisierten Testlösungen gibt.
Behandlung richtet sich nach jeweiliger Allergie
Zur Behandlung von Allergien stehen heute verschiedene Ansätze zur Verfügung. Allen voran die sogenannte Allergenkarenz. Hierunter versteht man das bewusste Vermeiden von Stoffen, die bei der betroffenen Person eine Allergie auslösen können.
Unter Allergenkarenz versteht man alle Maßnahmen und Verhaltensweisen, um den Kontakt mit allergieauslösenden Stoffen oder Substanzen zu vermeiden. Leiden Sie beispielsweise unter einer Katzenhaar-Allergie, sollten Sie den Kontakt zu diesem Tier meiden. Ebenso sollten Sie bei einer Allergie auf Walnüsse diese oder Lebensmittel, die Walnüsse enthalten, nicht verzehren. Leider lässt sich die Allergenkarenz nur bei Allergien gegen Nahrungsmittel, Medikamenten und bei Kontaktallergien durchführen. Leiden Sie hingegen an einer Pollen-, Hausstaub- oder Insektengiftallergie, ist es unmöglich, den Auslösern aus dem Weg zu gehen. Hier kommen stattdessen Medikamente gegen die Symptome oder auch eine Hyposensibilisierung in Frage.
Medikamentöse Behandlung
Die medikamentöse Therapie kann nicht nur akute allergische Reaktionen lindern, sondern ihnen auch vorbeugen, wenn sie vorab schon einige Tage angewendet werden. Schnell wirksame Antihistaminika sind in Form von Tabletten, Nasensprays und Augentropfen erhältlich, sodass sämtliche Symptome behandelt werden können.
Antihistaminika (z.B. mit Cetirizin oder Loratadin)
Antihistaminika zählen zu den wichtigsten Medikamenten bei allergischen Reaktionen. Sie blockieren die Wirkung des Botenstoffs Histamin, der bei einer allergischen Reaktion vom Immunsystem freigesetzt wird und für viele typische Symptome verantwortlich ist - etwa Niesen, Juckreiz, Schwellungen, Hautausschlag oder tränende Augen. Moderne Präparate machen meist weniger müde.
- Wirkungseintritt: Meist innerhalb von 30 bis 60 Minuten nach Einnahme.
- Einnahmeform: meist Tabletten, Tropfen oder Saft
- Ältere Wirkstoffe wie Clemastin oder Dimetinden machen häufig müde. Sie werden heute nur noch selten verwendet, z.B. in Notfallsituationen.
- Moderne Antihistaminika (z.B. Loratadin, Cetirizin, Levocetirizin, Desloratadin) sind gezielter wirksam und verursachen deutlich weniger Müdigkeit als die älteren Wirkstoffe. Sie sind meist gut verträglich und auch für die langfristige Anwendung geeignet. Cetirizin kann beispielsweise leicht müde machen. Wenn Sie das Präparat jedoch bevorzugt abends einnehmen, spielt dies ggf. keine so große Rolle. Probieren Sie aus, welcher Wirkstoff für Sie geeignet ist und lassen Sie sich voran in der Apotheke beraten.



Viele Antihistaminika sind rezeptfrei in der Apotheke erhältlich. Bei stärkeren Beschwerden oder zur Kombination mit anderen Medikamenten sollte jedoch ein Arzt hinzugezogen werden.
Darüber hinaus stehen weitere Medikamente aus anderen Wirkstoffgruppen zur Verfügung, die sowohl als Alleinmedikation als auch zur ergänzenden Behandlung geeignet sind. Auch hier empfiehlt sich vorab die Beratung in der Apotheke.
Kortikosteroide (Cortisonpräparate)
Diese wirken entzündungshemmend. Die meisten Kortisonpräparate sind verschreibungspflichtig, einige gibt es jedoch auch rezeptfrei in der Apotheke als Nasenspray bei Heuschnupfen oder Creme bei allergischen Hauterkrankungen. Rezeptfreie Heuschnupfensprays mit Wirkstoffen wie Mometason oder Fluticason können länger als abschwellende Nasensprays angewendet werden (max. zwei Wochen), jedoch nur dann, wenn vom Arzt der Heuschnupfen diagnostiziert wurde.


Cremes sind in niedriger Konzentration (bis zu 0,5% Hydrocortison oder Hydrocortisonacetat) rezeptfrei in Apotheken erhältlich:


Chromone (z.B. Cromoglicinsäure)
Stabilisieren die Mastzellen und verhindern so das Ausschütten von Entzündungsstoffen. Sie sind eher zur Vorbeugung geeignet und müssen regelmäßig angewendet werden z.B. als Augentropfen oder Nasenspray bei Bindehautentzündungen oder allergischem Schnupfen. Bei allergischem Asthma als Inhalationslösung. Der Wirkeintritt ist verzögert und erfolgt meist erst einige Tage bei regelmäßiger Anwendung. Nicht als Soforthilfe geeignet. Chromone zur Einnahme als Kapseln werden bei Nahrungsmittelallergien eingesetzt, wenn ein Allergen nicht vermieden werden kann. Durch die gute Verträglichkeit auch für Kinder und während der Schwangerschaft geeignet.


Leukotrien-Rezeptor-Antagonisten
Hemmen Entzündungsbotenstoffe und werden oft bei allergischem Asthma oder in Kombination mit Antihistaminika verordnet.
Abschwellende Nasentropfen oder -sprays & Augentropfen (z.B. mit Xylometazolin, Oxymetazolin, Tramazolin, Naphazolin)
Können kurzfristig bei verstopfter Nase (allergischem Schnupfen) helfen, sollten aber nicht länger als 7 Tage am Stück verwendet werden, um einer Gewöhnung vorzubeugen.




Spezifische Immuntherapie (Hyposensibilisierung)
Die Hyposensibilisierung ist die einzige Behandlung, die an der Ursache der Allergie ansetzt. Dabei wird der Körper über einen längeren Zeitraum gezielt an das Allergen gewöhnt:
- Durchführung: Das Allergen wird in sehr niedriger Dosis entweder unter die Haut (subkutan) gespritzt (beim Arzt) oder unter die Zunge (sublingual) gegeben (oft als Tablette oder Tropfen zur täglichen Einnahme zu Hause).
- Dauer: Die Therapie erfolgt über mindestens 3 bis 5 Jahre.
- Ziel: Langfristige Toleranz gegenüber dem Allergen, wodurch Beschwerden deutlich reduziert oder sogar verhindert werden können.
Die Hyposensibilisierung eignet sich vor allem bei Heuschnupfen, Hausstaubmilbenallergie oder Insektengiftallergie und kann auch das Risiko eines Etagenwechsels (z.B. zu allergischem Asthma) verringern. Genauere Informationen erhalten Sie bei Ihrem Hautarzt.
Alternative Behandlungsmethoden - Eigenbluttherapie
Bei der Eigenbluttherapie sollen körpereigene Stoffe aus dem Blut verschiedene Selbstheilungsmechanismen stimulieren. Dafür wird der betroffenen Person zunächst Blut entnommen. Das körpereigene Blut wird als Plasma aufbereitet zurück in den Körper injiziert. Auf diese Weise lernt das Immunsystem, mit den Allergenen umzugehen, ohne eine allergische Reaktion auszulösen.
Wissenschaftlich ist die Wirksamkeit der Eigenbluttherapie bei Allergien jedoch nicht belegt. Insbesondere bei Heuschnupfen, Asthma oder Hautallergien fehlt der Nachweis. Lediglich bei chronischer Nesselsucht (Urtikaria) oder Neurodermitis bestehen Hinweise auf mögliche, aber schwache Effekte.8 Bei Interesse sollte eine ausführliche ärztliche Beratung erfolgen.
Quellen
1https://www.bundestag.de/presse/hib/kurzmeldungen-908798 (Link zuletzt abgerufen am 17.06.2025, 11:16 Uhr)
2https://www.rki.de/DE/Themen/Nichtuebertragbare-Krankheiten/Koerperliche-Gesundheit/Allergien/allergien-node.html (Link zuletzt abgerufen am 17.06.2025, 11:16 Uhr)
3,4,5,6https://www.lungenaerzte-im-netz.de/krankheiten/allergien-allgemein/risikofaktoren/ (Link zuletzt abgerufen am 17.06.2025, 11:50 Uhr)
7https://www.allergieinformationsdienst.de/vorbeugung-und-schutz/allergien-vorbeugen/ernaehrung-im-kindesalter (Link zuletzt abgerufen am 19.06.2025, 08:03 Uhr)
8https://pubmed.ncbi.nlm.nih.gov/30661442/ (Link zuletzt abgerufen am 18.06.2025, 11:04 Uhr)
https://www.ladr.de/fachgebiete/medizinische-fachgebiete/allergiediagnostik/allergietypen-typ-i-typ-iv
https://www.ptaheute.de/serien/notfallarzneimittel/adrenalin-pen-bei-allergischem-schock
https://www.gesundheitsinformation.de/heuschnupfen.html
https://www.allergieinformationsdienst.de/therapie/allergie-medikamente
Bitte beachten Sie: Die ggf. im Ratgeber aufgeführten Produkte stellen keine Empfehlungen dar. Es handelt sich hierbei lediglich um eine lose Auswahl von Präparaten, die einen bestimmten Wirkstoff enthalten und/oder einer speziellen Produktkategorie zugeordnet werden. Diese werden über unsere Seite direkt eingepflegt und sind keineswegs eine Aufforderung zum Kauf eines bestimmten Medikaments.